Hand, Foot, Mouth Disease
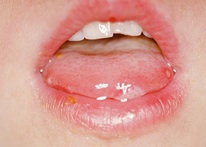
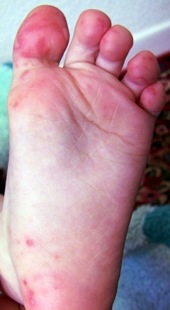
โรคมือ เท้า ปาก เป็นกลุ่มอาการหนึ่งของโรคติดเชื้อคอคแซคคี (Coxsackie Virus A-16) หรือ เอนเทอโรไวรัส (Enterovirus)อาการป่วยได้แก่ มีไข้ มีจุดหรือผื่นแดงอักเสบในปาก มักพบที่ลิ้น เหงือก เพดานปาก และกระพุ้งแก้ม และเกิดผื่นแดง ซึ่งจะกลายเป็นตุ่มพองใสรอบๆ แดง (มักไม่คัน เวลากดจะเจ็บ) ที่บริเวณฝ่ามือ นิ้วมือ และฝ่าเท้า โรคนี้พบบ่อยในเด็กทารกและเด็กเล็กอายุต่ำกว่า 5 ปี พบน้อยลงในเด็กอายุต่ำกว่า 10 ปี และน้อยมากในเด็กวัยรุ่น
โรคนี้พบที่ใดบ้าง
โรคนี้พบผู้ป่วยและการระบาดได้ทั่วโลก มีรายงานการระบาดรุนแรงที่มีสาเหตุจากเอนเทอโรไวรัส 71 ในหลายประเทศในภูมิภาคเอเชีย เช่น มาเลเซีย (พ.ศ. 2540) และไต้หวัน (พ.ศ. 2541) เป็นต้น
ในเขตร้อนชื้น โรคเกิดแบบประปรายตลอดปี พบมากขึ้นในช่วงฤดูฝน ซึ่งอากาศเย็นและชื้น การระบาดมักเกิดขึ้นในศูนย์เด็กเล็กและโรงเรียนอนุบาล
โรคมือ เท้า ปากติดต่อได้อย่างไร
โรคมือ เท้า ปาก มักติดต่อโดยการได้รับเชื้อจากอุจจาระ ฝอยละอองน้ำมูก น้ำลาย หรือน้ำในตุ่มพองหรือแผลของผู้ป่วยเข้าสู่ปาก การติดต่อทางน้ำหรืออาหารมีโอกาสเกิดได้น้อย การแพร่ติดต่อเกิดขึ้นค่อนข้างง่ายในช่วงสัปดาห์แรกของการป่วย และแม้อาการทุเลาลงแล้ว ก็ยังอาจแพร่เชื้อได้บ้าง เนื่องจากเชื้อจะถูกขับออกมากับอุจจาระได้นานถึง 6 สัปดาห์
ผู้ใหญ่สามารถติดโรคมือ เท้า ปาก จากเด็กได้หรือไม่
ผู้ใหญ่ในมักมีภูมิต้านทานต่อโรคนี้จากการได้รับเชื้อขณะเป็นเด็ก ซึ่งภูมิต้านทานนี้จะจำเพาะกับชนิดของไวรัสที่เคยได้รับเชื้อ หากได้รับเชื้อชนิดใหม่ที่ยังไม่มีภูมิต้านทาน ก็สามารถเป็นโรคได้อีก ส่วนใหญ่มักไม่แสดงอาการของโรคหรือมีอาการเล็กน้อย แต่สามารถแพร่เชื้อไปสู่เด็กหรือผู้อื่นได้
หญิงตั้งครรภ์ที่สัมผัสผู้ป่วยโรคมือ เท้า ปากเสี่ยงติดโรคหรือไม่
ส่วนใหญ่หญิงตั้งครรภ์ที่ได้รับเชื้อจะไม่มีอาการหรือมีอาการเพียงเล็กน้อย แต่หากมีอาการป่วย ควรรีบปรึกษาแพทย์
ขณะนี้ยังไม่มีข้อมูลแสดงว่าการติดเชื้อมีผลต่อการแท้งบุตร ความพิการของเด็ก หรือเด็กเสียชีวิตในครรภ์ อย่างไรก็ตาม เด็กอาจได้รับเชื้อขณะคลอดหากมารดาป่วยในช่วงใกล้คลอด เด็กแรกเกิดที่ได้รับเชื้อส่วนใหญ่มีอาการเล็กน้อยไม่รุนแรง
การป้องกันทำได้โดยการปฏิบัติสุขอนามัยส่วนบุคคลที่ดี (อ่านรายละเอียดในหัวข้อ “จะป้องกันโรคได้อย่างไร”) เพื่อช่วยลดความเสี่ยงต่อรับเชื้อในระหว่างตั้งครรภ์และระหว่างคลอด
หากติดเชื้อแล้วจะเริ่มแสดงอาการเมื่อใด
ส่วนใหญ่แสดงอาการป่วยภายใน 3 – 5 วันหลังได้รับเชื้อ โดยไข้เป็นอาการแสดงเริ่มแรกของโรค
อาการของโรคเป็นอย่างไร
เริ่มด้วยไข้ (อาจเป็นไข้สูงในช่วง 1 – 2 วันแรก และลดลงเป็นไข้ต่ำ ๆ อีก 2 – 3 วัน) มีจุดหรือผื่นแดงอักเสบในปาก มักพบที่ลิ้น เหงือก และกระพุ้งแก้ม ทำให้เจ็บปากไม่อยากทานอาหาร จะเกิดผื่นแดง ซึ่งจะกลายเป็นตุ่มพองใสรอบๆ แดง ที่บริเวณฝ่ามือ นิ้วมือ ฝ่าเท้า และอาจพบที่อื่น เช่น ก้น หัวเข่า ฯลฯ ผื่นนี้จะกลายเป็นตุ่มพองใสรอบๆแดง (maculo-papular vesicles) มักไม่คัน แต่เวลากดจะเจ็บ ต่อมาจะแตกออกเป็นหลุมตื้นๆ (ulcer) อาการจะดีขึ้นและแผลหายไปใน 7 – 10 วัน
ในเด็กทารกและเด็กเล็กอายุต่ำกว่า 5 ปี บางรายอาจมีอาการแทรกซ้อนรุนแรง เช่น เยื่อหุ้มสมองอักเสบ (aseptic meningitis) ก้านสมองอักเสบ (brain stem encephalitis) ตามมาด้วยปอดบวมน้ำ (pulmonary edema) กล้ามเนื้อหัวใจอักเสบ และระบบหัวใจและระบบไหลเวียนโลหิตล้มเหลว ทำให้เสียชีวิตได้ สัญญาณอันตรายได้แก่ ไข้สูงไม่ลดลง ซึม อาเจียนบ่อย หอบ และแขนขาอ่อนแรง เกิดภาวะอัมพาตคล้ายโปลิโอ
ใครบ้างที่เป็นกลุ่มเสี่ยงจะเป็นโรคมือ เท้า ปาก ที่รุนแรง
โดยทั่วไปโรคมือ ปาก เท้า ปากเป็นโรคที่ไม่อันตราย ในประเทศไทยพบโรคนี้ได้บ่อยแต่ไม่มีความรุนแรง ผู้ที่ได้รับเชื้อส่วนใหญ่มักไม่แสดงอาการของโรค ผู้ป่วยมักมีอาการป่วยเล็กน้อย หายได้เองภายใน 7 -10 วัน และแทบไม่มีผู้เสียชีวิตเลย แต่เด็กอ่อนและเด็กเล็กมีความเสี่ยงต่อการเจ็บป่วยที่รุนแรงมากกว่าเด็กโต
วินิจฉัยโรคมือ เท้า ปาก ได้อย่างไร
โดยทั่วไป แพทย์จะวินิจฉัยจากอายุ ประวัติ และอาการ โดยสังเกตลักษณะผื่นหรือตุ่มแผลต่าง ๆ ที่ปรากฏ รวมถึงวินิจฉัยแยกจากโรคที่มีอาการแผลในปากอื่น ๆ เช่น โรคติดเชื้อเริมในช่องปาก ฯลฯ สำหรับการส่งตรวจวินิจฉัยทางห้องปฏิบัติการมักไม่ช่วยในการวินิจฉัยโรคเบื้องต้น เพราะต้องใช้เวลานาน 2 – 4 สัปดาห์ เพื่อแยกและยืนยันเชื้อสาเหตุ จึงทำในเฉพาะในรายที่มีอาการรุนแรง หรือยืนยันการระบาดเท่านั้น
โรคนี้รักษาได้หรือไม่
รักษาได้ตามอาการ โดยทั่วไปใช้การรักษาเพื่อบรรเทาอาการต่างๆ เช่น การใช้ยาลดไข้ ยาแก้ปวด ฯลฯ แต่ไม่มียาต้านไวรัสชนิดนี้โดยเฉพาะ โรคนี้หากผู้ป่วยรับประทานอาหารได้และพักผ่อนพอ ส่วนใหญ่อาการจะไม่รุนแรงและหายได้เองในช่วง 7-10 วัน แต่ผู้ดูแลเด็กควรดูแลเด็กป่วยอย่างใกล้ชิด โดยเฉพาะกลุ่มเด็กทารก เด็กเล็ก และผู้ที่มีภาวะภูมิคุ้มกันบกพร่อง เพื่อสังเกตอาการแทรกซ้อนที่อาจรุนแรงถึงเสียชีวิต และส่งผู้ป่วยเข้ารับการรักษาได้ทันท่วงที
จะป้องกันโรคมือ เท้า ปากได้อย่างไร
โรคนี้ยังไม่มีวัคซีนป้องกัน แต่ป้องกันได้โดยการรักษาสุขอนามัยส่วนบุคคลที่ดี เช่น การล้างมือด้วยน้ำและสบู่ เป็นประจำหลังการขับถ่ายหรือเปลี่ยนผ้าอ้อมเด็ก และก่อนการรับประทานอาหารหรือป้อนอาหารเด็ก รวมถึงการไม่คลุกคลีใกล้ชิด ใช้ภาชนะอาหาร หรือของใช้ร่วมกับผู้ป่วย ร่วมกับการรักษาความสะอาดทั่วๆไป การจัดการสิ่งแวดล้อม เช่น ห้องน้ำ ห้องส้วม ห้องครัวให้ถูกสุขลักษณะ
หากบุตรหลานมีอาการป่วย ควรทำอย่างไร
แยกเด็กป่วยเพื่อป้องกันไม่ให้เชื้อแพร่ไปยังเด็กคนอื่น ๆ ผู้ปกครองควรรีบพาเด็กไปพบแพทย์ และหยุดรักษาตัวที่บ้านประมาณ 5 – 7 วัน หรือจนกว่าจะหายเป็นปกติ ระหว่างนี้ควรสังเกตอาการผิดปกติที่อาจเกิดขึ้น แต่หากเด็กมีอาการแทรกซ้อน เช่น ไข้สูง ซึม อาเจียน หอบ เป็นต้น ต้องรีบพากลับไปรับการรักษาที่โรงพยาบาลทันที
ไม่ควรพาเด็กไปสถานที่แออัด เช่น สนามเด็กเล่น สระว่ายน้ำ ตลาด และห้างสรรพสินค้า ควรอยู่ในที่ที่มีระบายถ่ายเทอากาศได้ดี ใช้ผ้าปิดจมูกปากเวลาไอจาม และระมัดระวังการไอจามรดกัน และผู้เลี้ยงดูเด็กต้องล้างมือให้สะอาดทุกครั้งหลังสัมผัสน้ำมูก น้ำลาย หรืออุจจาระเด็กป่วย
หากมีเด็กป่วยจำนวนมากในโรงเรียน หรือสถานรับเลี้ยงเด็ก ควรทำอย่างไร
มาตรการช่วงที่เกิดโรคระบาดต้องเน้นการสกัดกั้นการแพร่กระจายของเชื้อ ซึ่งอาจมีความจำเป็นจะต้องประกาศเขตติดโรคและปิดสถานที่ เช่น สถานรับเลี้ยงเด็กอ่อน โรงเรียนเด็กเล็ก (อาจรวมถึงสระว่ายน้ำ สถานที่แออัด ฯ) เพื่อหลีกเลี่ยงการสัมผัสใกล้ชิดกับเด็กป่วย และเน้นการล้างมือบ่อยๆ รวมทั้งการใช้น้ำยาฆ่าเชื้อในโรงพยาบาลและบ้านเรือนที่มีผู้ป่วย ผู้บริหารโรงเรียน หรือผู้จัดการสถานรับเลี้ยง ควรดำเนินการ ดังนี้
• แจ้งการระบาดไปที่หน่วยงานบริการสาธารณสุขในพื้นที่ เพื่อให้เจ้าหน้าที่ไปสอบสวนการระบาด ให้ความรู้ และคำแนะนำ
• เผยแพร่คำแนะนำ เรื่องโรคมือ เท้า ปาก แก่ผู้ปกครองและเด็กนักเรียน รวมทั้งส่งเสริมพฤติกรรมอนามัยที่ช่วยป้องกันโรคติดต่อ โดยเฉพาะการล้างมือและการรักษาสุขอนามัยของสภาพแวดล้อม และควรแยกของใช้ไม่ให้ปะปนกัน เช่น แก้วน้ำ ช้อนอาหาร ฯลฯ
• เฝ้าระวังโดยตรวจเด็กทุกคน หากพบคนใดที่มีอาการโรคมือ เท้า ปาก ต้องรีบแยกออกและให้หยุดเรียน 7 -10 วัน หรือจนกว่าจะหายป่วย เพื่อป้องกันไม่ให้แพร่เชื้อไปยังเด็กคนอื่น ๆ
• ควรรีบพาเด็กป่วยไปพบแพทย์เพื่อรับการรักษาโดยเร็ว และดูแลเด็กอย่างใกล้ชิด
• พิจารณาปิดห้องเรียนที่มีเด็กป่วยหรือปิดทั้งโรงเรียนชั่วคราว (กรณีมีเด็กป่วยหลายห้อง หรือหลายชั้นเรียน) ประมาณ 5 – 7 วัน
• หากพบว่ามีการระบาดของโรคมือ เท้า ปาก หรือ มีผู้ป่วยติดเชื้อเอนเทอโรไวรัส 71 ในโรงเรียนหรือศูนย์เด็กเล็ก พิจารณาให้ปิดชั้นเรียนที่มีเด็กป่วยมากกว่า 2 ราย หากมีการป่วยกระจายในหลายชั้นเรียนแนะนำให้ปิดโรงเรียนเป็นเวลา 5 วัน พร้อมทำความสะอาด อุปกรณ์รับประทานอาหาร, ของเล่นเด็ก, ห้องน้ำ, สระว่ายน้ำ และให้มั่นใจว่าน้ำมีระดับคลอรีนที่ไม่ต่ำกว่ามาตรฐาน
• ทำความสะอาดสถานที่เพื่อฆ่าเชื้อโรค บริเวณห้องน้ำ ห้องส้อม สระว่ายน้ำ ครัว โรงอาหาร บริเวณที่เล่นของเด็ก สนามเด็กเล่น โดยใช้สารละลายเจือจางของน้ำยาฟอกขาว (20 มิลลิลิตร ต่อน้ำ 1 ลิตร) หรือน้ำยาทำความสะอาดที่ใช้ตามบ้านเรือน แล้วเช็ดล้างด้วยน้ำสะอาด
• ทำความสะอาดของเล่นเครื่องใช้ของเด็กด้วยการซักล้างแล้วผึ่งแดดให้แห้ง
• หยุดใช้เครื่องปรับอากาศ เปิดประตู หน้าต่าง ผ้าม่าน ให้แสงแดดส่องให้ทั่วถึง
จะทำลายเชื้อได้อย่างไร
• เชื้อนี้ถูกทำลายโดยแสงอุลตราไวโอเล็ตในแสงแดด ในสภาพที่แห้ง เชื้อจะมีชีวิตอยู่ไม่นาน
• เชื้อนี้ถูกทำลายโดยการต้มที่ 50-60 องศาเซลเซียส นาน 30 นาที
• เชื้อนี้ถูกทำลายได้ด้วยน้ำยาซักล้างทั่วไป โซเดียมไฮโปคลอไรด์ (Sodium Hypochlorite) 1% หรือ กลูตาราลดีไฮด์ (Glutaraldehyde), ฟอร์มาลดีไฮด์ (Formaldehyde) 0.3% และคลอรีนผสมน้ำ 0.1 ppm (part per million) หากทำลายเชื้อในอุจจาระจะต้องใช้คลอรีนที่เข้มข้นมากกว่านี้
• เชื้อนี้ถูกทำลายได้โดยวิธีทำให้ปราศจากเชื้อ (pasteurization), steam sterilization, Ethylene Oxide Sterilization(ETO) และ hydrogen peroxide gas plasma
คลอรีนในสระว่ายน้ำฆ่าเชื้อโรคมือ เท้า ปาก ได้หรือไม่ เด็กมีโอกาสติดเชื้อโรคนี้จากสระว่ายน้ำได้ไหม
ความเข้มข้นของคลอรีนในสระว่ายน้ำตามมาตรฐานต้องมีอย่างน้อย 1 มิลลิกรัมต่อลิตร (1 ppm (part per million)) ซึ่งมีปริมาณคลอรีนเพียงพอที่จะทำลายเชื้อได้ แต่อย่างไรก็ตามไม่ควรนำเด็กป่วยไปสระว่ายน้ำ และปฏิบัติตามข้อปฏิบัติของสระว่ายน้ำอย่างเคร่งครัด
ความเสี่ยงต่อผู้ที่จะเดินทางไปยังประเทศเกิดโรคระบาดมีมากน้อยเพียงใด
ไม่มีข้อห้ามการเดินทางระหว่างประเทศ เด็กอายุต่ำกว่า 10 ปี เสี่ยงต่อการได้รับเชื้อ หากจำเป็นต้องเดินทางไปยังพื้นที่ที่มีรายงานว่ากำลังเกิดโรคระบาด ผู้ปกครองเด็กควรดูแลอย่างใกล้ชิด รักษาสุขอนามัยที่ดี เช่น ล้างมือก่อนรับประทานอาหาร และหลังการขับถ่าย และไม่ควรพาเด็กไปสถานที่แออัด เช่น สนามเด็กเล่น สระว่ายน้ำ ตลาด และห้างสรรพสินค้า เป็นต้น และควรอยู่ในที่ที่มีระบายถ่ายเทอากาศได้ดี
ขอบคุณข้อมูลและภาพจาก
กรมควบคุมโรค กระทรวงสาธารณสุข
women.thaiza
babycenter
medicinenet